Je nach Krankheitsanzeichen oder Behandlungswunsch haben wir verschiedene Untersuchungsmethoden, um den vorderen oder hinteren Bereich des Auges zu untersuchen.
Die Optomap® Ultra-Weitwinkel Technologie liefert in weniger als einer halben Sekunde detaillierte, hochaufgelöste Bilder der Netzhaut ohne Weittropfen der Pupillen! Es ist die einzige klinisch validierte Ultra-Weitwinkel-Technologie, die mit einer einzigen Aufnahme 82 % bzw. 200 ° der Netzhaut erfasst. Somit wird die Netzhautuntersuchung sowie die Dokumentation der Ergebnisse vereinfacht und die Diagnose und Therapie z.B. von diabetischen Augenerkrankungen und anderen Gefäßerkrankungen des Auges erleichtert. Sie können nach dieser Untersuchung wie gewohnt Auto fahren.
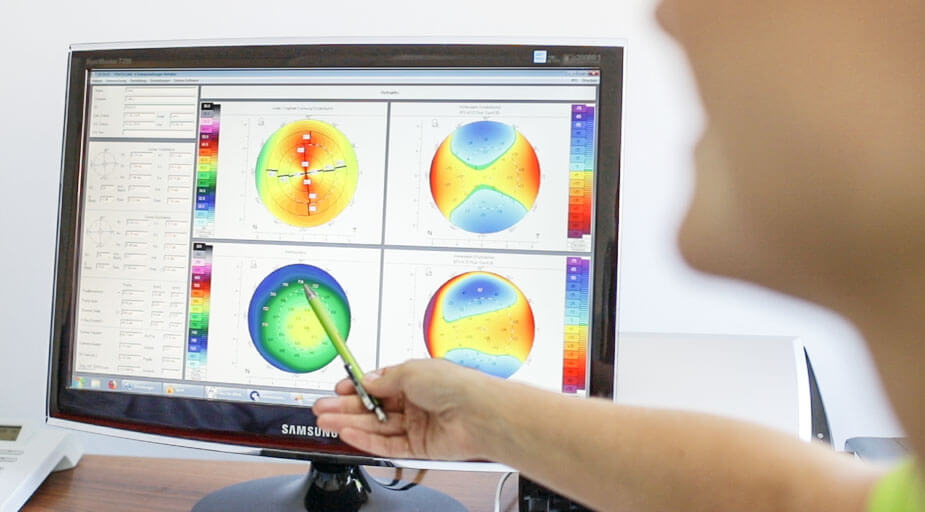
Die Pentacam® erzeugt berührungsfrei in nur zwei Sekunden einen Gesamtüberblick über den vorderen Augenabschnitt. Die high-resolution Scheimpflug-Aufnahmen liefern die Basis für eine umfangreiche und zuverlässige Hornhautbeurteilung. Diese Informationen sind für eine Augenlaserbehandlung, einen Grauen Star Eingriff oder auch bei der Kontaktlinsenanpassung unverzichtbar. Auch bei der Beurteilung der Hornhautdicke und des Kammerwinkels beim Grünen Star oder zur Hornhautanalyse bei der Früherkennung oder Verlaufsbeurteilung eines Keratokonus liefert die Pentacam® wichtige Informationen.
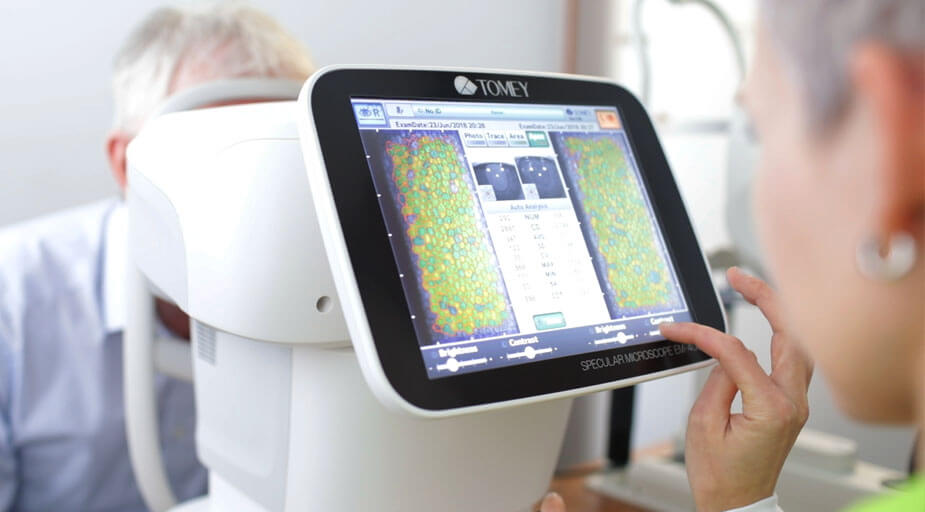
Die Endothelzellen beschreiben die innerste Schicht der Hornhaut. Diese Pumpzellen sorgen für die Transparenz der Hornhaut. Bei der Geburt ist die Endothelzelldichte sehr hoch und verringert sich im Laufe des Lebens. Dies geschieht durch die natürliche Alterung, aber auch durch das Tragen von Kontaktlinsen, durch Verletzungen oder durch Augen-Operationen. Außerdem gibt es angeborene Erkrankungen, bei denen die Zellstruktur der Hornhaut gestört ist. Mit der Endothelzellmikroskopie kann eine fotographische Abbildung des Endothels angefertigt werden. Die Endothelzellmikroskopie gibt uns die Möglichkeit Erkrankungen der Hornhaut zu erkennen. Außerdem wird Sie vor der Implantation von Intraokularlinsen zur Risikoabwägung und Linsenauswahl eingesetzt.
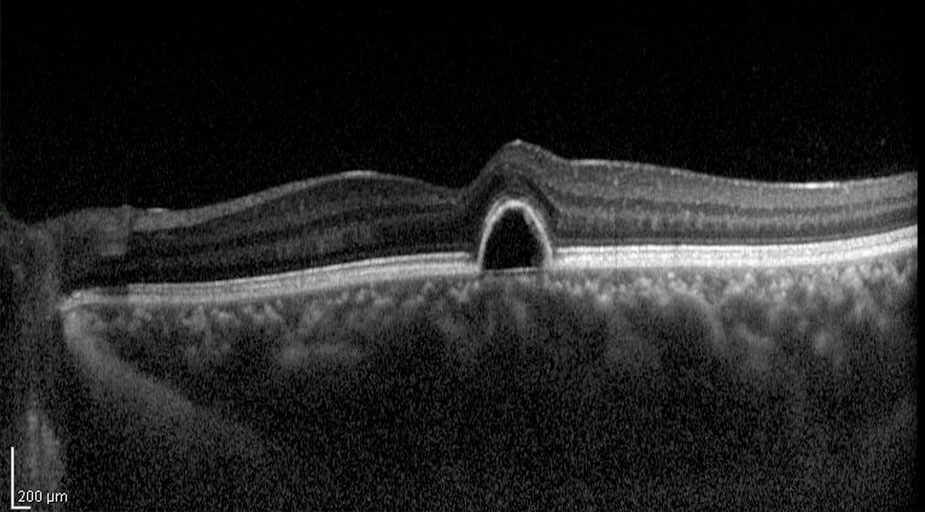
Die Optische Kohärenz Tomographie ist ein Verfahren zur Darstellung der verschiedenen Schichten der Netzhaut und des Sehnervenkopfes. Die einzelnen Gewebeschichten werden dabei berührungslos abgetastet und im Querschnitt dargestellt. Die sekundenschnelle Untersuchung erfolgt ohne die Zugabe von Medikamenten und ist vollkommen schmerzfrei. Die OCT-Aufnahmen unterstützen uns bei der Diagnose und Verlaufskontrolle verschiedener Erkrankungen. Besonders hilfreich ist das OCT bei Fragestellungen zu Flüssigkeitseinlagerungen und Schwellungen der Netzhaut. Diese können zum Beispiel bei der Altersbedingten Makuladegeneration (AMD) oder Diabetes auftreten.
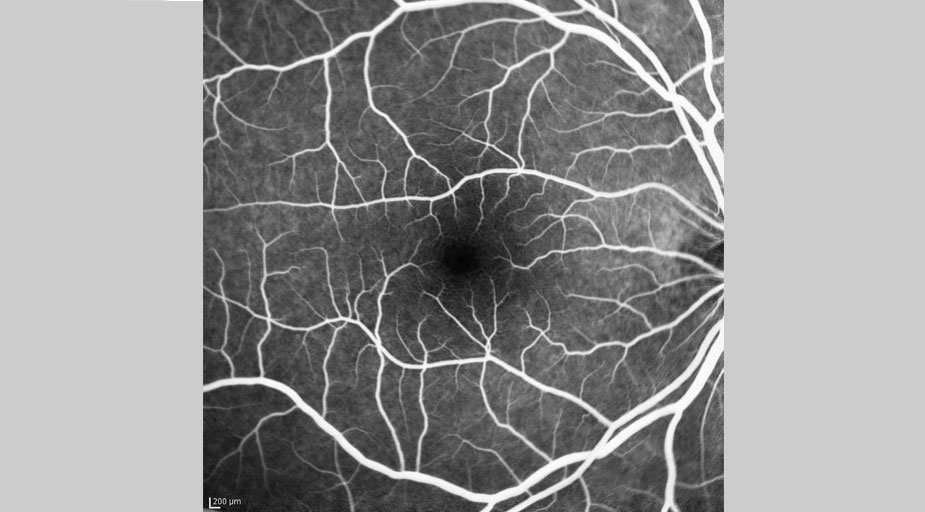
Bei der Fluoreszein-Angiographie werden die Gefäße in der Netzhaut mithilfe eines Farbstoffs (z. B. Fluoreszein) hervorgehoben, um so krankhafte Veränderungen besser erkennen zu können. Vor Beginn der Fluoreszein-Angiographie wird dem Patienten ein Farbstoff in die Armvene injiziert, der sich innerhalb kurzer Zeit in allen Blutgefäßen des Körpers und so auch in den Netzhautgefäßen verteilt. Während der Untersuchung wird dieser Farbstoff mit Licht einer bestimmten Wellenlänge beleuchtet, wodurch der Farbstoff in den Gefäßen in den Aufnahmen hell aufleuchet. Durch dieses bildgebende Verfahren sind Gefäßerkrankungen oder -verstopfungen in der Netzhaut und der Aderhaut besonders gut sichtbar.
Der IOL-Master® ist ein hochpräzises Diagnosegerät zur Untersuchung des Auges vor dem Einsetzen einer Intraokularlinse (IOL). Das Gerät vermisst berührungsfrei und präzise die Augenlänge, die Hornhautradien und die Vorderkammertiefe des Auges. Diese Messungen sind Voraussetzung für die exakte Berechnung der künstlichen Intraokularlinsen, damit ein optimales Sehergebnis nach einer Operation des Grauen Stars bzw. einem Linsentausches bei Alterssichtigkeit erreicht werden kann.

Wer den Führerschein machen möchte, muss einen Sehtest absolvieren. In einigen Fällen genügt dieser einfache Sehtest allerdings nicht. Wenn der Bewerber zum Beispiel die Mindestanforderungen des normalen Sehtests nicht erfüllt, muss er ein Gutachten durch den Augenarzt anfertigen lassen. Auch für bestimmte LKW-Klassen, Berufskraftfahrer und für die Fahrerlaubnis zur Fahrgastbeförderung muss man sich generell einer erweiterten Untersuchung unterziehen.
Zur Beurteilung der Fahreignung ist eine vollständige und umfassende augenärztliche Untersuchung des Bewerbers erforderlich. Es werden folgende Untersuchungen durchgeführt:
Werden nicht alle Anforderungen erfüllt, kann der Augenarzt Auflagen und Beschränkungen verordnen, wie z.B. das Tragen von Brille und/oder Kontaktlinsen, Schutzbrille, Geschwindigkeitsbegrenzung oder Nachtfahrverbot. Diese müssen im Bedarfsfall in den Führerschein eingetragen werden.
Ein erhöhtes Risiko für die Erkrankung am Grünen Star (Glaukom) besteht ab dem 40. Lebensjahr, außerdem bei Patienten mit zu niedrigem Blutdruck, Kurzsichtigkeit und/oder Glaukom-Erkrankungen innerhalb der engeren Familie. Weil der Grüne Star in aller Regel keine Schmerzen verursacht, ist eine regelmäßige Vorsorgeuntersuchung durch den Augenarzt für die Früherkennung besonders wichtig. Frühzeitig erkannt ist es möglich, den Grünen Star mit wirksamen Augentropfen zu behandeln. Bei zu später Erkennung droht der Verlust des Augenlichtes. Die Erhöhung des Augeninnendruckes ist eines der wichtigsten Kennzeichen für einen Grünen Star. Ebenso liefert die Beurteilung des Sehnervenkopfes durch den Augenarzt sowie die Messung der Hornhautdicke eine wichtige zusätzliche Information zur Glaukom-Diagnose. Der Berufsverband der deutschen Augenärzte empfiehlt eine regelmäßige Glaukom-Vorsorge ab dem 40. Lebensjahr alle 2 Jahre.
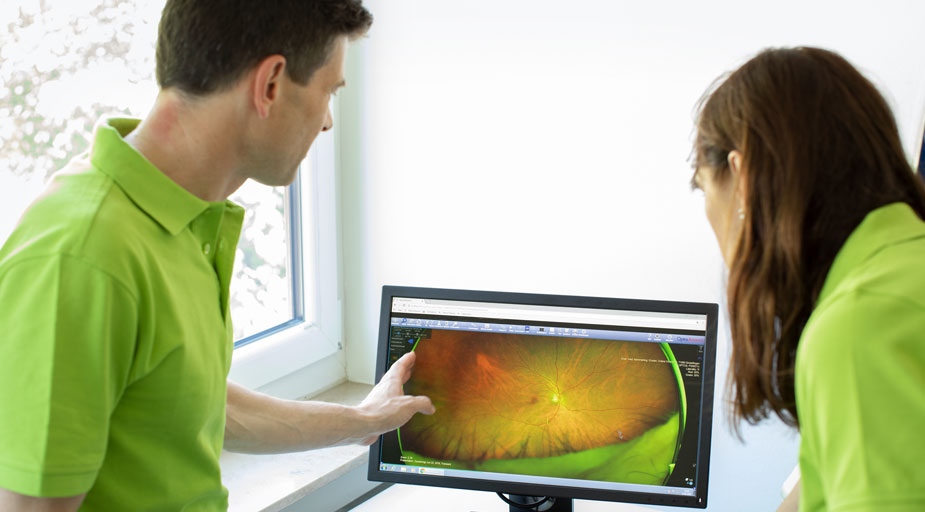
Diabetiker haben ein 25-mal höheres Risiko zu erblinden als andere Menschen. Die Zuckerkrankheit Diabetes mellitus bedroht die Sehfähigkeit indem sie Schäden an der Netzhaut hervorruft, die über viele Jahre unbemerkt bleiben können. Der Berufsverband der Augenärzte, die Initiativgruppe Früherkennung diabetischer Augenerkrankungen (IFDA) und die Arbeitsgemeinschaft Diabetes und Auge (AGDA) raten zu jährlichen Vorsorgeuntersuchungen, um die Krankheit rechtzeitig behandeln zu können. Da Diabetes auch junge Menschen betrifft, machen sich diese Folgen nicht erst im hohen Alter bemerkbar. 95 Prozent der Menschen, die unter Diabetes Typ I leiden, zeigen nach 20 Jahren Netzhautschäden. Bei Diabetes Typ II sind es 60 Prozent. Die diabetische Netzhauterkrankung, auch diabetische Retinopathie genannt, ist eine Folge der Gefäßveränderungen an der Netzhaut. Sie ist die häufigste Erblindungsursache für Erwachsene zwischen dem 20. und 65. Lebensjahr. Eine weitere Augenerkrankung, die durch Diabetes hervorgerufen werden kann, ist das Makulaödem. Durch jährliche Vorsorgeuntersuchungen, wie die Funduskopie mit der Spaltlampe und die Optische Kohärenztomographie (OCT), können erste Anzeichen einer Retinopathie früh genug erkannt werden. Auf Wunsch können wir die Untersuchung auch ohne weittropfen der Pupillen mit dem Optomap durchführen.
Eine Bildschirmarbeitsplatzbrille ist eine speziell für die Arbeit am PC konzipierte Brille, die ein optimales und beschwerdefreies Sehen am Computer-Arbeitsplatz ermöglicht. In aller Regel handelt es sich bei einer Bildschirmarbeitplatzbrille um spezielle Gleitsichtgläser, die ein verbreitertes Sehfeld für die Zwischen- und Nahbereiche bieten. Für alterssichtige Menschen, die nur eine Lesebrille benötigen, sind spezielle Einstärken-Brillengläser ausreichend, die für die Sehdistanz z.B. eines Computermonitores konzipiert sind. Die Kosten für eine Bildschirmarbeitsplatzbrille werden laut Bildschirmarbeitsverordnung (BildscharbV) und Berufsgenossenschaften (BGI 786) vom Arbeitgeber getragen. Auch das Arbeitsschutzgesetz schreibt dies vor, denn die Bildschirmarbeitsbrille ist eine persönliche Schutzausrüstung bei der Arbeit. Voraussetzung ist eine augenärztliche Verordnung speziell für die Arbeit am Monitor.
Die Anpassung von vergrößernden Sehhilfen erfolgt wenn mit einer „normalen“ Brille keine ausreichende Sehschärfe mehr zum Lesen oder für die Ferne gegeben ist. Jede Art von vergrößernden Sehhilfen ist nur für bestimmte Sehsituationen (für die Nähe, für mittlere Entfernung und für die Ferne) geeignet. Für die verschiedenen Einsatzbereiche wie z.B. Lesen, Fernsehen, Arbeitsplatz, Haushalt benötigen die Patienten in den meisten Fällen mehrere Hilfsmittel. Die richtige Wahl der vergrößernden Hilfsmittel hängt vom notwendigen Vergrößerungsbedarf als auch vom Anwendungsbereich des Hilfsmittels ab. Zusätzliche Faktoren wie z.B. körperliche Einschränkungen (z.B. Händezittern) spielen eine Rolle bei der Auswahl. Für die Rehabilitation von sehbehinderten Patienten steht heute eine große Auswahl von Hilfsmitteln zur Verfügung, die in 3 Gruppen eingeteilt werden können: optische Hilfsmittel (z.B. Lupen), elektronische Hilfsmittel (z.B. Bildschirmlesegeräte) und zusätzliche Hilfsmittel (z.B. Kantenfilterbrille für Kontraststeigerung und Verminderung der Blendungsempfindlichkeit). Die Verordnung von Hilfsmitteln erfolgt nur nach einer sorgfältigen, individuellen Anpassung im Rahmen der spezialisierten Sprechstunde. Die Handhabung des Hilfsmittels wird dabei ausführlich demonstriert und geübt.
Die Makuladegeneration führt zu einem schleichenden Verlust der Sehschärfe. Im fortgeschrittenen Stadium der Erkrankung ist besonders das Lesen nur noch mit Hilfsmitteln oder gar nicht mehr möglich. Die Degeneration der Makula kann sich über Jahre erstrecken, manchmal aber auch sehr rasch erfolgen. Das Risiko an einer Makuladegeneration zu erkranken nimmt mit dem Alter deutlich zu und tritt unter anderem bei Rauchern gehäuft auf. Eine erhöhte Lichtexposition als weiterer Risikofaktor wird diskutiert, ist allerdings nicht wissenschaftlich erwiesen. Beim Auftreten erster Veränderungen wird bei der trockenen Form der Makuladegeneration in bestimmten Fällen die Einnahme von Lutein, Zeaxanthin und Omega 3-Fettsäuren empfohlen. Bei der feuchten Form der Makuladegeneration ist häufig zusätzlich eine operative Therapie (IVOM) erforderlich.
Empfohlen wird für zuhause die Kontrolle mit dem Amslergitter-Test.
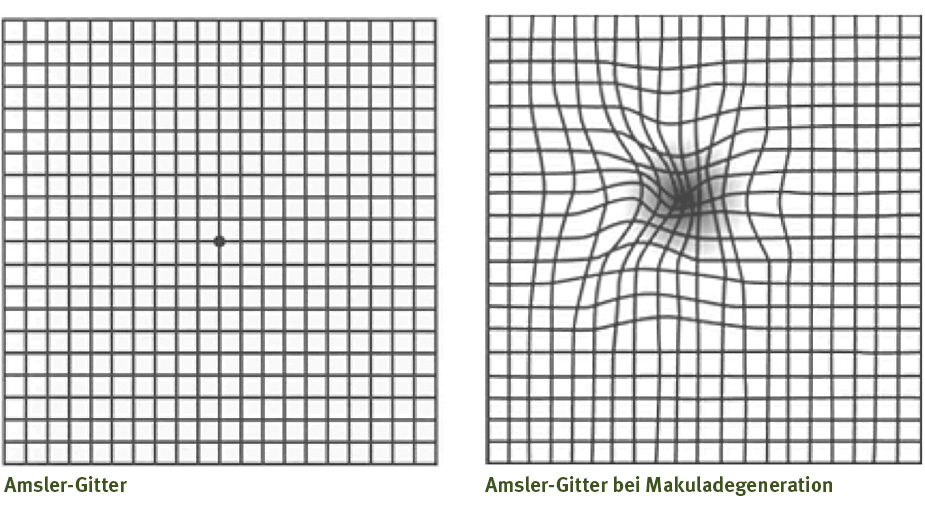
Beim Augenarzt wird eine Netzhautuntersuchung mit fotografischer Dokumentation sowie ein OCT (optische Kohärenztomographie) der Makula ab dem Alter von 60 alle 2 Jahre und ab 75 jährlich empfohlen.
Untere Vorstadt 9
71063 Sindelfingen
Telefon: 07031 87 55 56
Fax: 07031 87 26 73
praxis@augenarzt-sindelfingen.de
Mo bis Fr 8:30–10:30 Uhr
Mo, Di und Do 14:00–16:00 Uhr
Sollten Sie uns nicht erreichen, teilen Sie uns Ihr Anliegen gerne schriftlich mit. Wir nehmen zeitnah Kontakt mit Ihnen auf.

Augenärzte Sindelfingen Dr. med. Gudrun Kemmerling Dr. med. Stephan Eckert
und nach Vereinbarung
Außerhalb unserer Praxisöffnungszeiten erreichen Sie den augenärztlichen Notdienst unter der Telefonnummer 116 117.
im Sinne einer offenen Sprechstunde
Mo bis Do 8:00–9:00 Uhr
Di, Do 14:00–15:00 Uhr
Fr 13:00–14:00 Uhr